성인형 스틸병(AOSD) — 연어색 반점·매일 저녁 고열·관절활막염 3가지 희귀 발열 신호
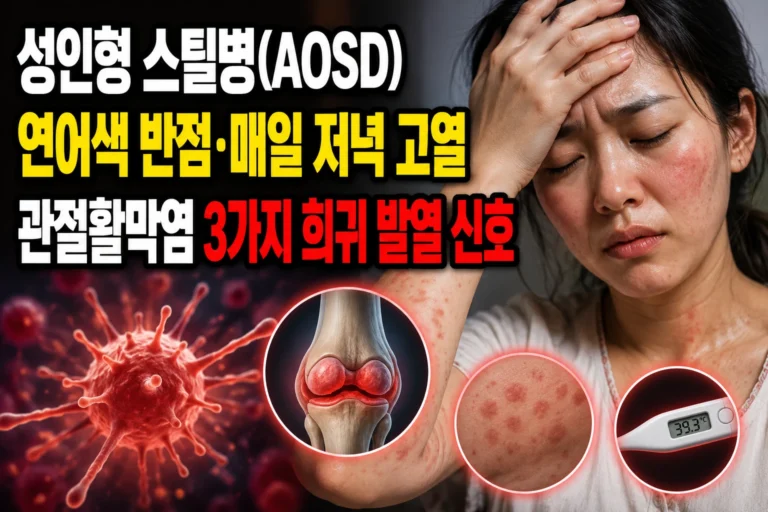
성인형 스틸병(AOSD)은 매일 저녁 39℃ 이상의 고열, 연어색 반점 발진, 다발성 관절활막염이 동시에 나타나는 희귀 자가염증 질환입니다.
혈청 페리틴이 정상(150ng/mL)의 10배 이상, 때로 10,000ng/mL을 초과하는 극도의 수치 상승이 핵심 단서입니다.
원인불명의 고열과 관절통이 2주 이상 지속된다면 류마티스내과에서 야마구치 진단 기준 검사를 받아 보세요.
매일 저녁 39℃↑ 고열, 연어색 피부 반점, 다발성 관절 부종입니다.
1,000ng/mL 이상(정상의 6~8배↑)이면 강하게 의심합니다.
대부분 가렵지 않습니다. 열이 오를 때 나타났다가 내리면 사라집니다.
류마티스내과 진료가 필요합니다. 야마구치 기준으로 진단합니다.
성인형 스틸병이란 — 20~40대 원인불명 발열의 희귀 자가염증 원인
💡 한 줄 요약: 성인형 스틸병은 감염·암·다른 류마티스 질환을 모두 배제한 뒤에야 진단되는 ‘배제 진단’의 희귀 자가염증 질환입니다.
성인형 스틸병(Adult-Onset Still’s Disease, AOSD)은 소아기 전신형 류마티스관절염(Still’s disease)의 성인 형태입니다. 인구 10만 명당 약 0.6~0.7명 수준의 매우 드문 질환으로, 16~35세와 36~46세에 두 번의 발병 피크가 있습니다. 발병 원인은 아직 완전히 규명되지 않았지만, 선천 면역계의 과활성화, 특히 IL-1β·IL-6·IL-18 사이토카인 폭풍이 핵심 기전으로 알려져 있습니다.
16~35세, 36~46세 두 피크 — 중장년도 안심 불가
남녀 비슷한 비율 — 다른 자가면역 질환과 달리 여성 우세 없음
단발형(1회 발병 후 소멸) vs 반복형 vs 만성 관절형 3가지
진단까지 평균 수개월이 걸리는 이유는 ‘배제 진단’이기 때문입니다. 패혈증·악성 림프종·루푸스(SLE) 등 유사한 증상을 보이는 질환을 모두 제외해야 최종 진단이 확정됩니다. 이 과정에서 혈액 배양 검사, 골수 검사, PET-CT까지 시행하는 경우도 적지 않습니다.
AOSD의 핵심 삼징(triad)은 ‘매일 저녁 고열 + 연어색 발진 + 관절통’입니다. 이 세 가지가 동시에 반복된다면 류마티스내과 진료를 미루지 마세요.
신호 1: 쿼티디안 고열 — 매일 저녁 39℃ 이상으로 치솟는 패턴
💡 한 줄 요약: AOSD의 고열은 매일 늦은 오후~저녁에 39℃ 이상으로 급등했다가 다음 날 아침에는 정상 체온으로 돌아오는 ‘쿼티디안(quotidian)’ 패턴이 특징입니다.
쿼티디안(quotidian)은 ‘매일 규칙적으로 반복되는’이라는 의미의 라틴어입니다. AOSD 환자의 발열은 일반 감기나 세균 감염처럼 하루 종일 지속되지 않습니다. 오후 4시~자정 사이에 체온이 급격히 상승해 39~40℃에 달하고, 자고 나면 37℃ 미만으로 내려가는 일일 주기를 수일~수주간 반복합니다. 일부 환자는 하루 2회 발열이 나타나기도 합니다(double quotidian).
39℃ 이상 — 37.5~38℃ 수준의 미열은 AOSD 진단 기준 미달
늦은 오후~저녁 집중 — 아침에는 정상 체온으로 환자 스스로 ‘나은 것 같다’고 느낌
최소 2주 이상 — 감염성 발열은 보통 7~10일 내 소실
이 발열 패턴이 중요한 이유는 감별 진단에 직결되기 때문입니다. 패혈증은 체온이 지속적으로 높게 유지되거나 오히려 저체온으로 떨어지는 경우가 많습니다. 말라리아는 48~72시간 주기로 반복됩니다. 반면 AOSD는 24시간 주기의 저녁 발열이 판별 단서가 됩니다.
39℃ 이상 고열과 함께 의식 혼탁·경련·심한 두통·호흡 곤란이 동반되면 패혈증 가능성이 있으므로 즉시 응급 진료를 받아야 합니다.

성인형 스틸병(AOSD) 3가지 핵심 신호: 쿼티디안 고열 패턴·연어색 반점·관절활막염
신호 2: 연어색 반점 발진 — 열과 동시에 나타났다 사라지는 피부 변화
💡 한 줄 요약: AOSD의 발진은 연어살 빛깔의 분홍색 반점으로, 열이 오를 때 몸통·팔다리에 나타났다가 체온이 내려가면 흔적 없이 사라집니다.
AOSD 발진(Still’s rash)은 매우 특징적입니다. 색깔은 연한 분홍색에서 연어살 빛(salmon-colored)으로, 경계가 불분명한 반점(macule) 또는 작은 구진(papule) 형태로 나타납니다. 위치는 주로 몸통과 팔다리 근위부이며, 얼굴에는 드물게 나타납니다. 가려움증이 거의 없는 것이 특징으로, 두드러기나 약물 알레르기 발진과 구별되는 포인트입니다. 발진이 피부근염(dermatomyositis)의 헬리오트로프 발진과 비슷해 보일 수 있지만, AOSD 발진은 자외선과 무관하고 눈꺼풀에 생기지 않는다는 점에서 구분됩니다. 피부근염 자가면역 신호와의 감별이 중요합니다.
연어색(salmon-pink) — 선명한 빨강이 아닌 연한 분홍-주황 중간 색조
발열 최고조 시 출현 — 열이 내리면 수 시간 안에 사라짐
대부분 없거나 매우 약함 — 가렵다면 두드러기·약진 먼저 감별
Köbner 현상(피부 긁으면 발진 생성)이 양성으로 나타나는 경우도 있습니다. 피부과 진료 시 발진만 보고 두드러기나 약물 반응으로 오진하는 사례가 있으므로, 발진이 발열과 정확히 동반되는지 패턴을 사진이나 일지로 기록해 두면 진단에 큰 도움이 됩니다.
신호 3: 관절활막염 — 손목·무릎을 파고드는 다발성 관절 부종
💡 한 줄 요약: 손목·무릎·발목·손가락 여러 관절이 동시에 붓고 아프며, 류마티스관절염과 달리 조조강직(아침 뻣뻣함)이 덜 뚜렷한 것이 특징입니다.
관절 증상은 AOSD 환자의 90% 이상에서 나타납니다. 가장 흔히 침범되는 관절은 손목(carpal joint)이며, 그 다음으로 무릎·발목·어깨·팔꿈치 순입니다. 양측 손목이 동시에 붓고 아프다면 류마티스 계열 질환 가능성을 높여 봐야 합니다. 특히 AOSD에서는 손목 관절강직(carpal ankylosis)이 장기 합병증으로 나타날 수 있어 조기 치료가 중요합니다. 류마티스관절염 자가진단과 증상이 겹치는 경우가 많아 혈액 검사 없이 구별하기 어렵습니다.
손목 — AOSD 관절염의 대표 부위, 양측 동시 침범 多
무릎·발목·어깨·팔꿈치 — 5개 이상 관절에 동시 부종
발열 시 악화 — 체온이 내려가면 관절 증상도 일시 완화
목 통증과 인후통이 동반되는 경우도 있습니다. 목 인후통은 감기 증상과 혼동될 수 있지만, AOSD의 인후통은 감염 없이 림프절 종대와 함께 반복적으로 나타납니다. 인후통·림프절 부종·간비장 비대는 야마구치 진단 기준의 부가 기준(minor criteria)에 포함되는 중요 단서입니다.
혈청 페리틴 급등 — AOSD 핵심 혈액 표지자와 수치 해석
💡 한 줄 요약: 혈청 페리틴이 1,000ng/mL 이상이면 AOSD를 강하게 의심하고, 10,000ng/mL 초과 시 생명을 위협하는 대식세포활성화증후군(MAS) 합병을 경계해야 합니다.
페리틴은 체내 철분 저장 단백질로, 정상 범위는 여성 12~150ng/mL, 남성 12~300ng/mL입니다. 일반적인 염증·감염에서도 페리틴이 상승하지만, AOSD에서는 정상의 수십 배에 달하는 극도의 과발현이 나타납니다. 이는 IL-18에 의해 대식세포가 과활성화되어 페리틴을 대량 분비하기 때문입니다. 페리틴 수치가 높아도 빈혈 증상이 나타날 수 있는데, 이는 만성염증에 의한 철 이용 장애 때문입니다. 중년 빈혈 초기증상과는 원인이 다르므로 단순 철분제 복용으로는 개선되지 않습니다.
12~300ng/mL — 여성은 150ng/mL 이하가 일반적
1,000ng/mL 이상 — 감별 진단 시 AOSD 강하게 의심
10,000ng/mL 초과 — 대식세포활성화증후군 즉시 배제 필요
또 하나의 진단 단서는 ‘당화 페리틴(glycosylated ferritin)’ 분획입니다. 정상인은 전체 페리틴의 50~80%가 당화 형태이지만, AOSD 환자는 당화 분획이 20% 미만으로 떨어집니다. 이 검사는 국내 일부 대형병원에서만 시행 가능하지만, AOSD 특이도가 높아 확진에 큰 도움이 됩니다.
※ 참고 자료: Yamaguchi et al., J Rheumatol 1992; Fautrel B, Rheumatology 2002; 대한류마티스학회 2023
AOSD 자가진단 체크리스트 — 야마구치 기준 기반 8가지 확인
💡 한 줄 요약: 아래 항목 중 3개 이상이면 류마티스내과 방문을 권장하고, 5개 이상이면 가능한 빨리 진료를 받아야 합니다.
✅ 0~2개 해당
현재 AOSD 가능성은 낮습니다. 그러나 고열이 1주 이상 지속된다면 원인 감별을 위해 내과 진료를 받아보세요.
⚠️ 3~4개 해당
AOSD 가능성을 배제하기 어렵습니다. 류마티스내과 진료와 혈청 페리틴·염증 수치 혈액 검사를 받아보세요.
🚨 5개 이상 해당
AOSD를 포함한 전신 염증성 질환이 강하게 의심됩니다. 지체 없이 류마티스내과 전문의 진료를 받으세요. 페리틴이 10,000ng/mL 초과라면 입원 검사가 필요할 수 있습니다.
성인형 스틸병 vs 유사 질환 비교 — 패혈증·림프종·루푸스 감별
💡 한 줄 요약: AOSD는 발열 패턴(저녁 급등→아침 정상)과 연어색 발진, 초고도 페리틴 상승의 조합이 패혈증·림프종·루푸스와 구별되는 핵심 포인트입니다.
| 구분 | AOSD (성인형 스틸병) |
패혈증 | 악성 림프종 | 루푸스(SLE) |
|---|---|---|---|---|
| 발열 패턴 | 저녁 급등, 아침 정상 (쿼티디안) | 지속적 또는 저체온 | 저녁 발열, Pel-Ebstein 패턴 | 간헐적, 일정 패턴 없음 |
| 피부 발진 | 연어색 반점, 열과 동반 출몰 | 패혈성 자반, 일정 지속 | 드물거나 없음 | 나비 모양 홍반(malar rash) |
| 관절 증상 | 다발성 관절활막염, 손목 多 | 패혈성 관절염(화농) | 드물거나 골통 | 관절통·관절염, 변형 드뭄 |
| 혈청 페리틴 | ≥1,000ng/mL (극도 상승) | 보통 정상~경증 상승 | 보통 정상~중등도 상승 | 경증~중등도 상승 |
| ANA/RF | 대부분 음성 | 음성 | 음성 | ANA 양성 (≥95%) |
| 혈액 배양 | 음성 | 양성 (균 검출) | 음성 | 음성 |
※ 참고 자료: Yamaguchi M et al., J Rheumatol 1992; Fautrel B, Best Pract Res Clin Rheumatol 2008; 대한류마티스학회 진료지침 2023
자주 묻는 질문 (FAQ)
Q
성인형 스틸병은 완치가 되나요?
▼
Q
AOSD 치료는 어떻게 하나요?
▼
Q
페리틴이 높으면 무조건 스틸병인가요?
▼
Q
대식세포활성화증후군(MAS)이란 무엇인가요?
▼
Q
야마구치 진단 기준이란 무엇인가요?
▼
Q
AOSD 환자는 임신이 가능한가요?
▼
정리하며
성인형 스틸병(AOSD)은 매일 저녁 39℃ 이상으로 치솟는 쿼티디안 고열, 열과 함께 나타났다 사라지는 연어색 반점 발진, 손목·무릎을 중심으로 한 다발성 관절활막염이 동시에 반복되는 희귀 자가염증 질환입니다. 혈청 페리틴이 1,000ng/mL 이상으로 극도로 상승하는 것이 핵심